Die Untersuchung «Beruflich-soziale Eingliederung aus Perspektive von IV-Versicherten» hat eine fast unüberschaubare Fülle von Daten und Auswertungen hervorgebracht, die in den vorangehenden Artikeln nur auszugsweise dargestellt werden konnten. Insgesamt lässt sich festhalten, dass sich die Empfänger/innen von Eingliederungsmassnahmen deutlich von der Allgemeinbevölkerung unterscheiden. Nicht nur ihr gesundheitliches Befinden ist sehr viel schlechter, sie sind auch in diversen Lebensbereichen deutlich eingeschränkt und empfinden eine stark verringerte Lebensqualität gegenüber der Allgemeinbevölkerung.
Die krankheitsbedingten, biografischen und persönlichen Voraussetzungen, welche die versicherten Personen mitbringen, sind für die Eingliederung sehr relevant. Diese Faktoren sollten künftig noch präziser abgeklärt werden, da genau auf die Fähigkeiten und Defizite der versicherten Person ausgerichtete Massnahmen erfolgreicher sind als 0815-Programme. Besonders für psychisch Kranke sollten noch vermehrt Kompensationmöglichkeiten und Arbeitsanpassungen eruiert werden, die es ihnen erlauben, trotz ihrer Erkrankung zumindest teilweise im ersten Arbeitsmarkt tätig bleiben zu können. Dies nicht einfach aus «Spargründen» seitens der Invalidenversicherung, sondern vor allem deshalb, weil Erwerbstätigkeit viele Bedürfnisse erfüllt, die im direkten Zusammenhang mit der wahrgenommenen Lebensqualität stehen – beispielsweise Kompetenzerleben, gebraucht werden, soziale Kontakte, Anerkennung und Sinnhaftigkeit. Nicht mehr arbeiten zu können wird von den meisten Betroffenen als grosser Verlust empfunden.
Obwohl die versicherte Person im Zentrum steht, spielt auch das Verhalten der anderen Akteure eine wichtige Rolle, ob eine Eingliederung erfolgreich verläuft oder nicht. Die Autoren der Studie schlagen deshalb vor, dass die Mitwirkungspflicht – die bisher nur für die versicherte Person gilt – auch auf Ärzt/innen und Arbeitgebende ausgeweitet werden soll.
Im Folgenden eine Zusammenfassung von Erkenntnissen und Hinweisen, die speziell für die Praxis relevant sind – aufgeteilt nach Akteuren und Themen. Sowohl aus der schriftlichen Befragung als auch den persönlichen Interviews. Hauptsächlich Auszüge aus den Empfehlungen der Studienautoren (meist paraphrasiert, zusammengefasst oder als Zitate wiedergegeben) und teils auch eigene Anmerkungen.
VERSICHERTE PERSON
Krankheit und Behinderung
Bei Versicherten mit einem psychischen oder muskoskelettalen IV-Code bestehen oft sowohl psychische als auch somatische Beschwerden, die sich in vielfältigen – ebenfalls psychischen wie somatischen – Funktionseinschränkungen äussern. Die häufig in der Rehabilitationspraxis anzutreffende Einstellung, dass für die Eingliederung vor allem die «Fähigkeiten» und Potentiale» zählen, werden durch die vorliegenden Resultate widerlegt. Die Beschwerden und Funktionsdefizite sind nicht nur sehr relevant, ob eine Eingliederung gelingt oder nicht…
sondern hängen eng mit sämtlichen hier erhobenen Indikatoren der Lebenssituation und Lebensqualität der Befragten zusammen: Der sozialen Lebenssituation, der Alltagsbeeinträchtigung, der Zufriedenheit, den Wünschen, Hoffnungen und Lebensperspektiven, dem Leiden unter gesellschaftlichen Reaktionen, den Erfahrungen mit dem IV-Eingliederungsprozess etc. Vereinfacht gesagt lässt sich die Situation der Befragten nicht verstehen und lässt sich auch keine fundierte Eingliederungsplanung vornehmen, solange man Krankheit und subjektives Leiden ausblendet.
Biografie
Arbeitsprobleme mit überdauernden Problemmustern lassen sich nicht selten auf frühe biografische Belastungen zurückführen. Typischerweise weisen zwanghafte oder rigide Patienten häufig eine frühe Biografie mit einem übermässig strengen, strafenden Erziehungsstil auf – und Patienten mit einem konflikthaften Muster haben oft selbst früh Konflikte, Gewalt und Vernachlässigung erlebt (Baer et al., 2017). Die in der Studie befragten Versicherten sind überdurchschnittlich stark biografisch belastet.
Auch die Resultate zur Arbeitsbiografie weisen mit häufigen Kündigungen, Konflikten am Arbeitsplatz und Mobbingerfahrungen ect. auf bereits länger andauernde Problematiken hin, die bei der Eingliederungsplanung erfasst und thematisiert werden sollten. Beispielsweise: An welchem Arbeitsplatz und unter welchen Umständen ging es besser oder schlechter?
Finanzielle Situation
Die Befragung hat aufgezeigt, dass viele Versicherte sowohl vor, während als auch nach Eingliederungsmassnahmen auf unterschiedliche Finanzierungsquellen (IV-Rente/Taggeld, Erwerbseinkommen, Arbeitslosenunterstützung, Sozialhilfe, private Unterstützung ect.) angewiesen sind. Langdauernde Abklärungen der Sicherungssysteme und dadurch entstehende finanzielle Probleme während einer Erkrankung können den Genesungsprozess und die Eingliederung drastisch behindern und teilweise gar verunmöglichen. Der Psychiater Thomas Ihde (Leiter der Psychiatrischen Dienste der Spitäler Frutigen/Meiringen/Interlaken und Präsident der Stiftung Pro Mente Sana) sagte dazu in der Zeitschrift für Sozialhilfe ZESO 2/18:
Zu uns kommen viele mit psychischen Belastungen, die behandelbar wären. Doch dann sind die Leute über zwei Jahre lang mit Existenzsicherung beschäftigt. So kann niemand gesunden. Ich sehe immer mehr verzögerte Krankheitsverläufe. Die Arbeitsmarktfähigkeit schwindet, Chronifizierung und Ausgrenzung drohen. Der Zugang zu den sozialen Sicherungssystemen ist für psychisch Kranke so schwierig geworden, dass wir sie hier bei uns auffangen müssen.
Auch wenn die IV beispielsweise nicht für «Schuldenberatung» zuständig ist, sollte ggf. die finanzielle Situation thematisiert werden, da sie den Eingliederungsprozess negativ beeinflussen kann.
Soziales Umfeld
Die Mehrheit der Versicherten ist trotz ihrer gesundheitlichen Probleme sozial einigermassen gut eingebettet. Teilweise wird allerdings die Beziehungsfähigkeit durch die Art der Behinderung beeinträchtigt. Versicherte mit Antriebsproblemen, Ängsten und emotionaler Instabilität sowie Impulsivität vermissen besonders häufig eine Vertrauensperson. Dies ist relevant, weil Beziehungen während der Erkrankung und im Eingliederungsprozess eine sehr wichtige Ressource darstellen. In den Interviews wird häufig erwähnt, wie wichtig die Unterstützung durch das nahe Umfeld ist – und auch wie gross demnach die Angst ist, dass der/die Partner/in die gesundheitlich/beruflich schwierige Situation nicht mehr aushalten könnte.
Obwohl viele Versicherte im nahen Umfeld auf eine gewisse Unterstützung zählen können, leiden nicht wenige auch unter negativen sozialen Reaktionen (Distanzierung und Unverständnis der Umgebung), unter Geheimnisdruck (die Krankheit verstecken zu müssen), unter dem fehlenden Gefühl der gesellschaftlichen Zugehörigkeit wie auch unter der öffentlichen Diskussion über missbräuchlichen Bezug von Sozialleistungen.
Persönlichkeit
Persönlichkeitsstörungen sind die mit Abstand häufigste rentenbegründende Diagnose bei Versicherten mit «psychogenen und milieureaktiven Störungen» (IV-Code 646). Personen mit Persönlichkeitsstörungen können durchaus «leistungsfähig» sein, gelten aber aufgrund ihrer teils schlecht regulierbaren Emotionen, starren Verhaltensmustern und Auffälligkeiten im zwischenmenschlichen Bereich oft als «Schwierige Mitarbeiter» (Baer et al., 2011). Die vorliegende Studie zeigt, dass Persönlichkeitszüge wie mangelnde Flexibilität, Instabilität und Impulsivität die Chancen auf beruflichen Erfolg deutlich mindern. (Die von Arbeitskolleg/innen oft noch weniger geschätzten Auswirkungen – beispielsweise einer narzisstischen Persönlichkeitsstörung – konnte man nicht gut abfragen, da die Betroffenen selbst kaum zugeben würden, dass sie nicht sonderlich kritikfähig sind oder Ideen/Inputs ihrer Kolleg/innen als eigene ausgeben ohne deren Mitarbeit überhaupt zu erwähnen ect.)
Da Persönlichkeitszüge Einfluss auf den Eingliederungsprozess haben, empfehlen die Studienautoren neben den Funktionseinschränkungen auch die Persönlichkeit der Versicherten – respektive deren spezifische Persönlichkeitsakzentuierungen – zu beachten, auch bei Versicherten mit somatischen Erkrankungen.
Emotionen
IV-Fachpersonen wie auch die IV-Stellen als solche müssen sich bewusst sein, dass der Erstkontakt für die Versicherten ein schwieriger Moment ist: Sie sind gesundheitlich belastet, haben keine Arbeit mehr oder Probleme am Arbeitsplatz, erleben die IV-Anmeldung als Scheitern und fühlen sich ausgeliefert – was verstärkt wird dadurch, dass sie meist schon eine geringe Kontrollüberzeugung (ihr Leben nicht selbst steuern zu können) mitbringen.
Zu Beginn des IV-Eingliederungsprozesses sind 80% der Versicherten optimistisch, dass ihnen die IV-Massnahmen beruflich helfen werden. Da positive Erwartungen ein wichtiger Faktor für das Gelingen von Massnahmen sein können, besteht damit sehr häufig eine gute Ausgangslage. Allerdings darf dabei nicht vergessen werden, dass nach den Massnahmen zwei Drittel der Versicherten nicht erfolgreich integriert sind. Hier besteht deshalb ein sehr grosses Potential für Enttäuschungen und Frustration etc.
Wichtig ist zudem, dass die häufig bestehenden Ängste der Versicherten bei Beratungsbeginn rasch angesprochen werden, weil sie ansonsten im Eingliederungsprozess infolge des Vermeidungsverhaltens zu einer grossen Barriere werden können. Weil die Versicherten oft nicht selbst über ihre Befürchtungen berichten, müssen diese von den IV-Beratungspersonen aktiv thematisiert werden. Sind die Ängste einmal bekannt, kann man gemeinsam (auch mit den Behandelnden) besprechen, welche Anpassungen die Ängste reduzieren können.
Verarbeitungsprozess
Die IV-Anmeldung konfrontiert die Versicherten meist mit ihrem beruflichen Werdegang, mit bisher (Un)Erreichtem und oft auch mit dem, was künftig krankheitsbedingt nicht mehr erreichbar sein wird. Diese Auseinandersetzung mit der eigenen Beeinträchtigung, den Potentialen und Perspektiven ist Teil der – für einen Eingliederungserfolg oft nötigen – Krankheitsverarbeitung, die manchmal besser und manchmal weniger gut gelingt und viel Energie absorbiert.
Die Anpassungsleistung an eine neue Lebenssituation braucht Zeit und verläuft nicht bei allem Versicherten gleich. Manche Betroffene wollen ihre Einschränkungen nicht wahrhaben und überfordern sich, andere sind traurig oder wütend über den Verlust ihrer Gesundheit oder weil sie eine berufliche Tätigkeit aufgeben müssen, die sie gerne gemacht haben. Der Weg zur Akzeptanz ist ein anspruchsvoller innerer Prozess, der – im Idealfall – parallel zur Eingliederung verläuft:
IV-Stellen, Durchführungsstellen und Ärzte sollten sich bewusst sein, dass Eingliederung letztlich nicht gelingen kann, wenn vereinfacht gesagt der äussere Prozess in eine andere Richtung steuert als der innere.
«Arbeitswille»
Der „Arbeitswille“ kann ein Persönlichkeitsmerkmal sein, aber auch davon abhängen, ob eine Person überhaupt noch eine Perspektive sieht, ob sie noch Hoffnung auf Eingliederung hat und ob sie sich selbst trotz der Erfahrung von Krankheit, Behinderung und allenfalls Ausgliederung (noch) als nützliche und kompetente Person erlebt. Motivation, Hoffnung, Selbstvertrauen und Perspektive sind nur schwer voneinander zu trennen. Und hier berichten eben nicht wenige Versicherte, dass sich ihr Selbstvertrauen unter wiederholtem Scheitern bei der Arbeit oder unter längerer Arbeitslosigkeit, unter der sozialen Isolation etc. deutlich verringert hat. Auch hier kommt wiederum die zentrale Rolle der IV-Fachperson zur Sprache: IV-Berater/innen können viel bewirken, wenn sie mit (realistischer) Zuversicht den Versicherten Mut machen, sie bestätigen, ihnen etwas zutrauen.
. . . . .
Zwischendurch eine stark vereinfachte Skizze der wichtigsten Faktoren und Akteure bei einer Eingliederung (nicht aus der Studie, eigene Darstellung, Vergrössern durch Anklicken):
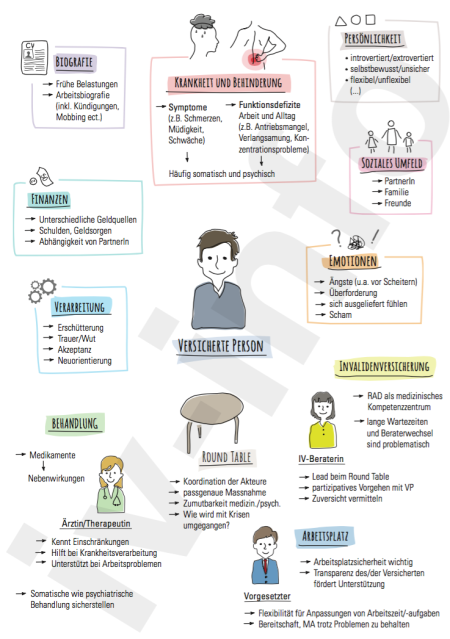
Wer meine Zusammenstellung für eine Präsentation oder Ähnliches nutzen möchte (ohne Wasserzeichen, ggf. auch mit individuellen Anpassungen), bitte Mail an: ivinfo-ät-bluewin-punkt-ch
INVALIDENVERSICHERUNG
IV-Berater/in
Die Versicherten melden sich mit ambivalenten Gefühlen bei der IV an. Umso wichtiger ist, dass sich die Mehrheit von der IV-Beratungsperson kompetent beraten und engagiert betreut fühlten. Speziell bestätigen auch die Interviews die Erkenntnisse aus der schriftlichen Befragung, dass die Beziehung zur IV-Beratungsperson entscheidend war. Als besonders hilfreich wurde erlebt, wenn der IV-Berater sich Zeit nahm für persönliche Gespräche, wenn er individuell und personzentriert vorging statt schematisch, wenn er Interesse zeigte an der Person und den Lebensumständen der Versicherten statt nur am Eingliederungsresultat und wenn die Eingliederungsmassnahmen partizipativ mit den Versicherten entwickelte. Und schliesslich war er sehr hilfreich, wenn er zuversichtlich war und den Versicherten etwas zutraute und ihnen damit Selbstvertrauen gab. Dies schliesst ein, dass der IV-Berater eine einmal definierte Planung dann auch durchzieht trotz Krisen und beispielsweise den Lead übernimmt in Round-table Gesprächen mit anderen Akteuren.
Eingliederungseinrichtung
Durchführungsstellen von IV-Massnahmen sollten ihre Massnahmen spezifisch auf den Bedarf der Versicherten ausrichten und in der Lage sein, die Versicherten während der Massnahme spezifisch zu fördern. Dazu müssen Betreuende in arbeitsrehabilitativen Einrichtungen hinreichend geschult sein im Bezug auf wesentliche psychiatrische Symptome respektive Funktionsdefizite sowie in Bezug auf spezifische Kompensationsmöglichkeiten:
Die gesundheitliche Situation und ihre Auswirkungen auf die Funktionsfähigkeit müssen in der Eingliederung bekannt sein, auch in der arbeitsrehabilitativen Durchführungsstelle. Das bedeutet wiederum, dass mit den behandelnden Ärzten respektive IV-intern mit dem Regional-Ärztlichen Dienst gut zusammengearbeitet werden muss. Gerade bei Versicherten mit schwerer einschätzbaren psychischen Problemen braucht es dafür ebenfalls eine fundierte Instruktion inklusive relevanter medizinischer Informationen beispielsweise bezüglich Zumutbarkeit (was und wieviel darf man fordern?).
Regionale ärztliche Dienste (RAD)
Den RAD wird von einigen Gesprächspartner/innen zugetraut, dass sie eigentlich die Spezialisten für die Zusammenhänge von Krankheit und Arbeit seien – dass aber gerade von dieser Seite eine eingehende medizinisch-rehabilitative und persönliche Abklärung vermisst wurde. Auch dies ist ein nachvollziehbarer und interessanter Aspekt, der darauf hinweist, dass in einem verstärkten (und auch für die Versicherten sichtbaren) Einbezug der RAD in die Massnahmeplanung ein grosses Potential liegen könnte.
Wartezeiten
In den Interviews wird häufig darauf hingewiesen, dass lange Wartezeiten auf IV-Entscheide als sehr entmutigend erlebt werden:
Weiter sollten Massnahmen ergriffen werden, um die teils unvermeidbaren Wartezeiten zu erleichtern, zum Beispiel durch regelmässige proaktive Kontaktaufnahme durch die IV-Beratenden. Längere Wartezeiten ohne Kontakte werden als sehr belastend empfunden und verstärken das Gefühl der Ohnmacht.
Druck
Viele, wenn nicht die meisten Versicherten, wünschen sich eine Erwerbstätigkeit und damit auch ‚Normalität‘ und Zugehörigkeit. Die IV wie auch die Anbieter von Eingliederungsmassnahmen unterstützen diese Hoffnungen. Dies ist auf der einen Seite notwendig (die IV hat den Auftrag ‚Eingliederung vor Rente‘, zudem ist eine gewisse Zuversicht hinsichtlich erfolgreicher Eingliederung wie erwähnt wesentlich). Auf der anderen Seite riskieren die Versicherten zu scheitern. Die Kombination von häufig starkem Normalitätswunsch, gut gemeinten Hilfen und Erwartungen von Professionellen, und Beeinträchtigungen kann aber auch viel Druck erzeugen, der zu Dekompensation, Massnahmenabbruch oder letztlich zu Enttäuschung und Resignation führen kann.
Schädliche Massnahmen
Eingliederungsmassnahmen können auch als nutzlos erlebt werden oder sich gar negativ auf den Gesundheitszustand auswirken:
Je beeinträchtigter die Versicherten, desto häufiger wurde die Massnahme als schädlich erlebt – die Art des Gebrechens (muskuloskelettal oder psychisch) macht diesbezüglich keinen Unterschied. Was hingegen einen Unterschied macht, ist die Kooperation unter den Akteuren (IV-Stelle, Arzt, Arbeitgeber etc.): Wo es zu gemeinsamen Gesprächen gekommen ist, berichten nur halb so viele Versicherte über nutzlose respektive gesundheitsschädigende Massnahmen wie in Eingliederungsprozessen, in deren Verläufen es nie zu einem Austausch kam.
Sichtweisen von Versicherten und IV-Mitarbeitenden decken sich
Die dargestellten Aussagen der Gesprächspartner/innen zur IV decken sich ziemlich genau mit den Resultaten der Untersuchung von Guggisberg et al. (Evaluation der Eingliederung und der eingliederungsorientierten Rentenrevision der Invalidenversicherung, 2015) in der die Fachpersonen der IV-Stellen befragt wurden. Zur Frage, welchen Beitrag die IV-Stellen leisten können, damit der Eingliederungsprozess gelingt, wurden unter anderem folgende Punkte genannt:
Die Gefahr einer Dekompensation als Reaktion auf IV-Eingliederungsmassnahmen und die entsprechende Unsicherheit der IV-Fachpersonen, welche Schritte fördern respektive überfordern; der Mut zu unbürokratischen Lösungen und in Bezug auf den Umgang der IV-Fachpersonen mit den Versicherten: Transparenz schaffen (also Unklarheiten minimieren und Optionen besprechen); motivieren und Ängste abbauen; die Bedeutung der „Chemie“ zwischen Versicherten und Eingliederungsfachpersonen; Zeit lassen; ressourcenorientiertes und partizipatives Vorgehen; Wahl der individuell geeigneten Massnahme und präsent sein, das heisst, die Versicherten eng zu begleiten, als Ansprechpartner zur Verfügung stehen. Und schliesslich: „Ausdauer zeigen und an den Erfolg glauben“.
Damit nehmen die IV-Fachpersonen insgesamt genau dieselben Punkte als wesentlich wahr wie die Versicherten selbst. Diese Übereinstimmung ist an sich schon ein wichtiges und nicht selbstverständliches Resultat, weist es doch darauf hin, dass die IV-Fachpersonen gesamthaft adäquat wahrnehmen, wie es den Versicherten geht.
BEHANDLUNG
Ärztin/Therapeutin
Die behandelnden Ärzte oder Therapeuten sind für die Versicherten sehr wichtig:
zum einen wegen der therapeutischen Unterstützung und zum anderen auch hinsichtlich ihres Engagements zugunsten des Eingliederungsprozesses. Die Behandlung respektive Psychotherapie kann den „inneren Prozess“ unterstützen, also die Verarbeitung der Krankheit und deren Folgen sowie den Aufbau eines neuen Selbstverständnisses.
Als hilfreich wurde darüber hinaus aber auch mehrmals genannt, dass die Behandlungsperson sich interessiert und aktiv am Eingliederungsprozess beteiligt hat, an Round-tables mit der IV etc. teilgenommen oder die einzelnen Massnahmeschritte jeweils mit dem Versicherten besprochen hat. Umgekehrt wird ein allfälliges Desinteresse und Unverständnis der Behandlungsperson betreffend Eingliederungsprozess als negativ erlebt.
Der Zusammenhang von gesundheitsschädigenden Effekten und Kooperation sollte noch genauer untersucht werden. Bestätigt sich dieser Zusammenhang, sollte angesichts der Relevanz der Thematik über Anreize für Ärzte zur Kooperation im Eingliederungsprozess respektive über Sanktionen bei systematischer Verweigerung einer Zusammenarbeit diskutiert werden.
Medikamente/Nebenwirkungen
Über die Hälfte der Versicherten nimmt täglich mindestens ein Medikament ein, am häufigsten Antidepressiva. Mit zunehmender Polypharmazie steigen auch die Nebenwirkungen, die ihrerseits die Arbeitsfähigkeit zusätzlich beeinträchtigen können.
ARBEITSPLATZ
Arbeitgeber
In Bezug auf das Engagement des Arbeitgebers werden von den Versicherten mehrfach zwei Aspekte genannt: Die Bereitschaft respektive Flexibilität des Arbeitgebers, die behinderungsbedingt nötigen Arbeitsanpassungen vorzunehmen und auf die Vorschläge und Angebote der IV einzugehen. Dies ist auch insofern interessant als sich „Flexibilität“ der Versicherten in der vorliegenden Untersuchung als wesentlicher Faktor für den beruflichen Eingliederungserfolg erweist. Diese Aussagen weisen darauf hin, dass es auch im Arbeitsumfeld Flexibilität braucht. Der zweite wichtige Punkt ist die Bereitschaft des Arbeitgebers, den Versicherten trotz Problemen im Betrieb zu halten – und nicht nur in der Hoffnung, es gebe künftig keine Probleme mehr. Dieser Hinweis ist bedeutsam, weil es sich bei den hier untersuchten Beeinträchtigungen oft um wiederkehrende oder anhaltende Zustände handelt. Wahrscheinlich ist diese Akzeptanz der Probleme nicht nur entlastend für die Versicherten, sondern auch eine Bedingung für einen nachhaltigen Verbleib am Arbeitsplatz. (…) Und schliesslich wird hervorgehoben, dass es sehr hilfreich sein kann, wenn der Versicherte am Arbeitsplatz transparent ist, was seine Beeinträchtigung betrifft. Diese Transparenz sei die Voraussetzung für eine gute Unterstützung durch die Arbeitsumgebung gewesen.
Bestehender Arbeitsplatz
Frühinterventionsmassnahmen sind besonders erfolgreich, weil oft noch ein Arbeitsplatz vorhanden ist. Allerdings melden Arbeitgeber Mitarbeitende mit psychischen Problemen nach wie vor selten bei der IV:
Zudem wären angesichts der grossen Bedeutung rechtzeitiger Intervention auch finanzielle Anreize für Arbeitgeber zu diskutieren respektive Sanktionen (Beteiligung der Unternehmen an den Rentenkosten, Sanktionen im Einzelfall bei fehlender Wahrnehmung der Fürsorgepflicht, wenn zum Beispiel bei einem bekanntermassen kranken oder auffälligen Mitarbeiter über lange Zeit keine Hilfe beigezogen wurde etc.).
In den Interviews wurde mehrmals erwähnt, wie hilfreich es war, dass die Arbeitsstelle über die Phase der Arbeitsunfähigkeit hinweg noch bestand – und zwar auch im Bezug auf das Selbstverständnis der Versicherten:
Solange die Stelle noch vorhanden ist, ist auch die Identität der Versicherten eine andere (‚berufstätig‘, ‚im Arbeitsmarkt‘) als wenn dies nicht mehr der Fall ist. Auch der Kontakt mit der IV hat dann möglicherweise einen etwas anderen Stellenwert, man ist nicht ‚nur‘ Versicherter und existentiell einer Behörde ‚ausgeliefert‘, sondern man ist nach wie vor erwerbstätig und erhält spezifische Unterstützung.
ROUND TABLE
In den Interviews wurde mehrfach darauf hingewiesen, dass eine gute gegenseitige Abstimmung und Kooperation zwischen IV, Behandlungsperson und Arbeitgeber Sicherheit gegeben habe, respektive dass eine fehlende Kommunikation unter den Beteiligten zu einem Gefühl der Hilflosigkeit und zu gesundheitlicher Verschlechterung geführt habe.
Ein fundiertes, interdisziplinäres und gemeinsam mit den Behandelnden und weiteren wichtigen Akteuren (Arbeitgeber) durchgeführtes Assessment vor der Interventionsplanung ist Voraussetzung für spezifische Interventionen und sollte Standard sein.
Beim Round Table soll die IV-Beraterin den Lead übernehmen. U.a. soll auch vereinbart werden, wie mit Krisen im Eingliederungsverlauf umzugehen ist. (z.B. keine Krankschreibung ohne Absprache von Seiten der behandelnden Ärztin)
UNTERSTÜTZUNG UND BEZIEHUNGEN
Wie ein roter Faden zieht sich ein Thema konstant durch die ganze Befragung: Die grosse, oft geradezu existenzielle Bedeutung von unterstützenden Beziehungen während einer für die Versicherten oft schwierigen Lebensphase. Sei es, dass betont wird, wie sehr geschätzt wird, dass die Partnerin trotz allem zu einem hält, wie ermutigend die Zuversicht des IV-Beraters war, wie tragend der Rückhalt durch die Therapeutin oder wie wichtig das Verständnis des Arbeitgebers.
Kurz: Alleine kann es niemand schaffen. Die schottische Kampagne «See me» hat das vor einigen Jahren auf Plakaten sehr schön auf den Punkt gebracht:
Baer, Niklas; Frick, Ulrich; Besse, Christine; Cuonz, Neisa; Matt, Michael (2018): «Beruflich-soziale Eingliederung aus Perspektive von IV-Versicherten»
. . . . .
Marie Baumann war Mitglied der Begleitgruppe der vorgestellten Studie. Die Begleitgruppe definiert die ungefähre Ausrichtung der Studie, entscheidet im Rahmen eines Auswahlverfahrens, welches Forschungsteam den Forschungsauftrag ausführt und begleitet mit Ideen, Anregungen und Kritik.
. . . . .
Zugehörige Artikelserie:
1. Einführung und Studiendesign
2. Erkrankung und Behinderung
3. Biografie und soziale Situation
4. Eingliederung und finanzielle Situation

